Don't miss our updates



Descubre la relación entre el VPH y el embarazo. Conoce los riesgos, cuidados que debes tener con tu bebé. ¡Infórmate y toma las mejores decisiones!

Explora la nueva definición de infertilidad propuesta por ASRM y cómo Ingenes se adapta a esta visión moderna, ofreciendo soluciones personalizadas para cada desafío reproductivo.
Descubre cómo la calidad ovocitaria afecta la fertilidad y cómo Ingenes puede ayudarte a superar estos desafíos con tecnología avanzada y un equipo compasivo.

En el mundo de la reproducción asistida, los tratamientos de baja complejidad representan un punto de partida para muchas parejas que buscan convertirse en padres. Estos procedimientos, generalmente menos invasivos y más económicos, se basan en la estimulación de la ovulación y permiten que la concepción ocurra de manera natural dentro del cuerpo de la mujer.
Entender el proceso de fecundación es fundamental para quienes buscan un embarazo. Aunque es un fenómeno microscópico, merece la pena conocer cada paso. ¿Se nota algo cuando ocurre? Descubramos juntos cómo funciona. ¿Qué es un óvulo y cómo se fecunda? El óvulo es la célula reproductiva femenina producida por los ovarios. Cada mes, uno de ellos libera un óvulo en la ovulación, que viaja por las trompas de Falopio hasta el útero. La fecundación sucede cuando un espermatozoide se une al óvulo, ya sea tras una relación sexual o mediante reproducción asistida. ¿Cómo ocurre la fecundación y cuánto dura? Cuando el espermatozoide penetra el óvulo y fusiona su material genético, nace el cigoto. A partir de ahí, el cigoto se desplaza por las trompas de Falopio durante 6 a 10 días hasta el útero, dividiéndose hasta convertirse en blastocisto. Más detalles en ¿Qué porcentaje de óvulos fecundados llega a blastocisto?. ¿Qué síntomas pueden aparecer tras la fecundación? La fecundación no duele ni se ve, pero cuando el blastocisto se implanta en el endometrio, puede surgir: Ligero manchado (menos de 1 mL de sangre). Cólicos suaves de corta duración. Sensación de hinchazón o cambio en el flujo vaginal. No todas las mujeres lo notan y esos signos también pueden deberse a otros motivos. Evita automedicarte sin consultar al médico. ¿Cuándo aparecen los primeros signos de embarazo? Tras la implantación, el cuerpo comienza a producir hCG, la hormona del embarazo. Entre 7 y 14 días después de la fecundación puede aparecer: Fatiga y sueño. Senos sensibles o hinchados. Náuseas y cambios en el apetito. Si tu proceso incluye donación de óvulos, revisa esta guía: ¿Duele la donación de óvulos? Qué esperar. Antes de tomar cualquier medicamento o intervención, acude a un especialista en Reproducción Asistida para recibir la orientación adecuada. Preguntas frecuentes 1. ¿Es posible notar la fecundación con síntomas claros? La fecundación es un evento celular en las trompas de Falopio sin señales físicas evidentes. Lo que algunas mujeres llaman “síntomas” suele ser la implantación días después: ligero manchado o cólicos suaves. No todos lo experimentan y no tenerlos no descarta la fecundación. 2. ¿Cuánto tiempo tarda en confirmarse un embarazo? La hCG en orina puede detectarse entre 10 y 14 días tras la fecundación; en sangre, desde 8–10 días. Si la prueba de orina es negativa, pero sospechas embarazo, repítela en 2 o 3 días y consulta a tu médico para análisis de sangre y ecografía. 3. ¿Qué factores impiden la implantación? La receptividad del endometrio, los niveles hormonales y la calidad embrionaria son clave. Un endometrio delgado (

Explorando la preservación de la fertilidad en el contexto de tratamientos contra el cáncer: descubre cómo afectan la quimioterapia y radioterapia a la capacidad reproductiva y conoce las opciones disponibles para salvaguardar tu futuro reproductivo.

Descubre cómo los tratamientos de fertilización in vitro en Ingenes pueden ayudarte a superar desafíos de fertilidad como el hidrosalpinx. Agendar una cita con nuestros expertos es el primer paso hacia tu sueño de tener tú bebé en casa.

Descubre cómo Ingenes te ayuda en tu búsqueda de tú bebé con tratamientos de fertilidad efectivos. ¡Empieza tu viaje aquí!

La Medicina Materno Fetal cuida de ti y de tu bebé durante el embarazo, en cada etapa. Su objetivo es prevenir y tratar cualquier imprevisto para que tanto tú como tu peque estén bien. Funciona en embarazos de bajo riesgo y en aquellos que necesitan más atención. Un equipo de obstetras, neonatólogos, genetistas, radiólogos y otros especialistas trabaja en conjunto para hacer ecografías, estudios genéticos y monitoreo fetal que garanticen tu tranquilidad. En las últimas décadas, la Medicina Materno Fetal ha evolucionado significativamente gracias a nuevas tecnologías y tratamientos, reduciendo complicaciones y mejorando la calidad de vida de madres y bebés. ¿Qué es la Medicina Materno Fetal y para qué sirve? Un especialista en Medicina Materno Fetal es un ginecobstetra con 2–3 años de subespecialidad. Está preparado para diagnosticar condiciones como síndrome de Down, problemas placentarios o restricción del crecimiento fetal. También detecta y trata enfermedades asociadas al embarazo, como preeclampsia y diabetes gestacional. Un diagnóstico a tiempo abre la puerta a acciones tempranas que mejoran tus resultados y los de tu bebé. ¿Por qué es importante el seguimiento del embarazo y con qué frecuencia debo acudir? Las revisiones periódicas con tu médico materno fetal te ayudan a vigilar cada paso del embarazo y a detectar con tiempo cualquier complicación. Primer trimestre (0–12 semanas): programa tu cita apenas confirmes tu embarazo. Segundo trimestre (13–28 semanas): una vez al mes. Tercer trimestre (29–36 semanas): cada dos semanas. Último mes (37–40 semanas): una vez por semana. Si tienes más de 35 años, antecedentes de abortos espontáneos o tu embarazo es de alto riesgo, el especialista puede recomendar visitas más frecuentes. Ecografía ¿Qué pruebas y estudios realiza la Medicina Materno Fetal? Para cuidar tu salud y la de tu bebé, te ofrecemos ultrasonidos, análisis de sangre y orina, y otros estudios especializados. Ultrasonido básico y estructural Ecocardiografía fetal Evaluación del crecimiento fetal Registro cardiotocográfico Amniocentesis, amnioinfusión y cordocentesis Además, utilizamos técnicas de vanguardia para un diagnóstico más preciso y seguro. ¿Cómo influye la reproducción asistida en el riesgo del embarazo? Si llegaste aquí tras un tratamiento de Reproducción Asistida, entendemos la inversión emocional y económica que hay detrás. Pero el método de concepción no define el riesgo: factores como tu edad, genética y hábitos de vida son los que importan. En cualquier caso, un buen cuidado prenatal con especialistas en embarazos de alto riesgo aumenta tus probabilidades de éxito. Conoce cómo la Unidad de Medicina Materno Fetal salvó a mis bebés para darte la tranquilidad que buscabas. La Unidad de Medicina Materno Fetal está para ti: ¿cómo te acompañamos? Ya sea un embarazo natural o tras un tratamiento de reproducción asistida, el seguimiento es clave. En Ingenes usamos métodos y tecnología de punta para darte la mejor atención. No te automediques. Antes de tomar cualquier medicamento, consulta a un especialista en reproducción asistida que te guíe y proteja tu salud y la de tu bebé. Preguntas frecuentes sobre Medicina Materno Fetal ¿En qué momento debo buscar atención de Medicina Materno Fetal? Agenda tu cita en cuanto confirmes tu embarazo o si tu caso se considera de alto riesgo (edad > 35 años, abortos previos, condiciones crónicas). Un diagnóstico temprano ayuda a manejar complicaciones como preeclampsia o problemas de crecimiento fetal y mejora los resultados para ti y tu bebé. ¿Es segura la ecografía durante el embarazo? La ecografía es un examen no invasivo que utiliza ondas sonoras, sin radiación ionizante. Es segura para evaluar la anatomía fetal, el crecimiento y la frecuencia cardíaca. Se recomienda al menos tres ultrasonidos: uno en el primer trimestre, otro en el segundo para anatomía y el último en el tercer trimestre para crecimiento y posición fetal. ¿Qué riesgos tienen procedimientos como la amniocentesis? La amniocentesis extrae 20–30 mL de líquido amniótico para análisis genético. El riesgo de aborto es < 0.5 % cuando la realiza un especialista experimentado. Se hace entre semanas 15–20 de gestación y está indicada si hay antecedentes genéticos, edad materna avanzada o resultados anormales en tamiz. ¿Cómo mejora el monitoreo fetal mis probabilidades de un parto exitoso? El monitoreo cardiotocográfico registra ritmo cardíaco fetal y contracciones uterinas, alertando sobre estrés fetal o patrones fuera de lo normal. Detectar a tiempo sufrimiento o desaceleraciones permite intervenir rápido, ajustar contracciones o planear un parto asistido si es necesario. Fuentes consultadas American College of Obstetricians and Gynecologists. (2022). Boletín de Práctica Núm. 212: Ultrasonido en el embarazo. Obstetricia y Ginecología. https://doi.org/10.1097/AOG.0000000000004536 MedlinePlus. (2023). Embarazo de alto riesgo. Biblioteca Nacional de Medicina de EE. UU. https://medlineplus.gov/high-riskpregnancy.html Society for Maternal-Fetal Medicine. (2021). Amniocentesis. https://doi.org/10.1016/j.ajogmf.2021.100407 World Health Organization. (2020). Recomendaciones de la OMS sobre atención prenatal. WHO Press. https://www.who.int/publications/i/item/9789241549912 Sabemos lo importante que es este momento para ti. Si tienes dudas o inquietudes, no dudes en acudir a un especialista en fecundación. Estás en buenas manos y mereces el mejor acompañamiento.
Cada año, durante la tercera semana de junio, celebramos la Semana Internacional de la Salud Masculina, un espacio para cuidar el bienestar físico, mental y emocional de los hombres. Esta conmemoración, que hace visible la prevención de enfermedades masculinas, también nos anima a hablar de un tema rodeado de mitos y silencios: la salud reproductiva del hombre. En Ingenes sabemos que la fertilidad no es un asunto exclusivo de las mujeres. El 50% de los casos de infertilidad en una pareja involucran un factor masculino, ya sea de forma directa o combinado con otros factores. Por eso, esta semana es esencial para romper tabúes, ofrecer información clara y abrir caminos hacia la solución. ¿Qué es la Semana Internacional de la Salud Masculina y qué implica para la fertilidad? Nació para impulsar chequeos preventivos y derribar la idea de que “el hombre no se enferma”. En el ámbito reproductivo, significa: Hacer un espermatograma anual para conocer tu salud. Detectar a tiempo alteraciones hormonales o anatómicas. Adoptar hábitos saludables que mejoren la calidad del semen. Celebrar esta semana es un llamado a la acción: Día Mundial de la Salud Sexual: Una Mirada Integral al Bienestar y la Fertilidad destaca que la salud sexual y reproductiva es un derecho y parte de un bienestar completo. ¿Por qué es crucial evaluar la fertilidad masculina con un espermatograma? El espermatograma es la primera prueba para revisar tu fertilidad. Analiza una muestra de semen y mide parámetros clave, por ejemplo: Volumen (mL) del semen. Concentración espermática (millones de espermatozoides por mL). Motilidad (% de espermatozoides móviles). Morfológica (% de formas normales). Detectar a tiempo una baja concentración o problemas de motilidad permite planear tratamientos adecuados. Si hay alteraciones, se añaden análisis hormonales y genéticos. ¿Cómo afecta la edad masculina a la calidad del esperma? La edad del hombre también importa, pues entre más grande es un hombre, se pueden presentar los siguientes problemas. Disminuye la calidad del ADN espermático. Aumentan mutaciones puntuales que elevan el riesgo de aborto espontáneo. Se reduce la concentración espermática y la motilidad. Por eso, incluso fuera de casos oncológicos, puedes considerar la preservación de la fertilidad masculina. ¿Cómo se realiza y para qué sirve la criopreservación de esperma? La criopreservación congela muestras de semen a –196 °C en tanques de nitrógeno líquido, lo cual sirve para: Posponer la paternidad con garantía de calidad. Proteger la fertilidad antes de tratamientos oncológicos (quimioterapia/radioterapia). Ampliar las posibilidades en ciclos de FIV o IA. En Ingenes tenemos protocolos certificados y bancos de esperma que aseguran viabilidad superior al 80% tras la descongelación. ¿Qué tratamientos médicos existen para la infertilidad masculina? La mayoría de los diagnósticos de infertilidad masculina tienen solución. Entre los tratamientos están: Cambios en el estilo de vida: dejar de fumar, reducir alcohol y estrés, llevar dieta equilibrada. Terapia hormonal: para corregir desequilibrios de testosterona. Cirugías: varicocele, obstrucciones de conductos seminales. Técnicas de reproducción asistida: IA, FIV con ICSI/PICSI. Evita automedicarte sin consultar un médico. Si buscas mejorar tus probabilidades de concebir, acude a un especialista en reproducción asistida. Para más información sobre evaluación temprana, visita Noviembre Azul: La Evaluación de la Fertilidad Masculina No Puede Esperar. ¿Qué rol juega la salud emocional y de pareja en el camino hacia la paternidad? La infertilidad impacta también en lo emocional. El acompañamiento psicológico es esencial para: Manejar la ansiedad y el estrés de los tratamientos. Fortalecer la comunicación y el apoyo mutuo en la pareja. En Ingenes ofrecemos espacios de contención emocional para hombres en particular y para parejas. Cuidar tu mente es tan importante como tu cuerpo. ¿Cómo participar activamente en la Semana Internacional de la Salud Masculina? Esta semana te invitamos a: Agendar un chequeo urológico y un espermatograma. Informarte con fuentes confiables y derribar mitos. Adoptar hábitos saludables de forma permanente. Romper el silencio y priorizar tu salud es un acto de responsabilidad con tus sueños de ser papá. Preguntas frecuentes 1. ¿Cada cuánto debo hacerme un espermatograma? Al menos una vez al año si no hay problemas reproductivos aparentes. Si tras 6–12 meses de relaciones regulares sin protección no hay embarazo, repítelo cada 3–6 meses. El seguimiento periódico permite evaluar la eficacia de cambios de estilo de vida o tratamientos y ajustarlos para optimizar las posibilidades de éxito. 2. ¿Puede el estrés afectar la calidad del semen? Sí. El estrés crónico eleva el cortisol, que interfiere con la producción de testosterona y reduce la espermatogénesis. Esto puede disminuir concentración y motilidad. Técnicas de relajación como meditación, yoga o terapia cognitiva mejoran los parámetros seminales y el bienestar general. 3. ¿Es dolorosa la biopsia testicular para obtener espermatozoides? Se realiza con anestesia local y sedación ligera. El malestar tras el procedimiento se alivia con analgésicos comunes. La recuperación completa toma entre 3 y 7 días. Se indica en casos de azoospermia para obtener células germinales del testículo y usarlas en ICSI. 4. ¿Qué hábitos de vida contribuyen a mejorar la fertilidad masculina? Para optimizar la calidad del semen te recomendamos: Dieta rica en antioxidantes (frutas, verduras y omega-3). Ejercicio regular, evitando el sobreentrenamiento. Descansar 7–8 horas cada noche. Reducir exposición a tóxicos (tabaco, alcohol, pesticidas). Estos cambios, junto con evaluaciones médicas periódicas, potencian tu salud reproductiva y tu bienestar integral. Fuentes Consultadas Organización Mundial de la Salud. (2021). Manual de la OMS para el examen y procesamiento de semen humano (6.ª ed.). Ginebra: OMS Press. Comité de Práctica de la Sociedad Americana de Medicina Reproductiva. (2020). Evaluación diagnóstica del varón infértil: opinión de comité. Fertility and Sterility, 114(4), 879–891. doi:10.1016/j.fertnstert.2020.05.003 MedlinePlus. (2023). Infertilidad masculina. Recuperado de https://medlineplus.gov/maleinfertility.html Centros para el Control y Prevención de Enfermedades. (2022). Salud reproductiva: Preguntas frecuentes sobre infertilidad. Recuperado de https://www.cdc.gov/reproductivehealth/infertility.html En este viaje hacia la paternidad, recuerda que no estás solo. Acudir a un especialista en fecundación te dará la orientación y el apoyo que necesitas para cumplir tu sueño de ser papá.

El sangrado de implantación es un ligero manchado que puede confundirse con la menstruación. Conoce causas y síntomas para sentirte segura.

Las sucursales de Ingenes México están ubicadas en ciudades emblemáticas del país para acompañarte en tu camino hacia la maternidad o paternidad. Ingenes Puebla forma parte del Instituto de Fertilidad y Genética líder en Latinoamérica. Aquí realizamos tratamientos de reproducción asistida de alta y baja complejidad con tecnología de vanguardia y un equipo multidisciplinario dispuesto a brindarte la mejor atención. Contamos con quirófano, área de recepción, sala de espera, consultorios médicos, laboratorios de Fertilización In Vitro y de andrología, salas de recuperación privadas y tecnología de la NASA. Nuestro equipo incluye médicos, biólogos, embriólogos, andrólogos, genetistas y enfermeras que te acompañarán en cada paso. Ven a Ingenes Puebla y permítenos apoyarte para que tu sueño de ser mamá o papá se haga realidad. Ingenes Puebla Abierto desde: 2018 Horario de atención: Lunes a viernes: 08:00 – 17:00 hrs Sábado: 08:00 – 14:00 hrs Dirección: Calle Lateral Sur de la vía Atlixcáyotl 6514, Oficina 300, Piso 3, Col. San Bernardino Tlaxcalcingo, C.P. 72820, San Andrés Cholula, Puebla. Ingenes Puebla ¿Por qué elegir Ingenes Puebla? Nuestros protocolos personalizados alcanzan una tasa de éxito superior al 60% en Fertilización In Vitro (FIV). Cada plan incluye monitoreo con ultrasonido Doppler, análisis hormonales (mIU/mL) y niveles de estradiol (pg/mL) para ajustar tu ciclo. Evita la automedicación: nuestro equipo diseñará un esquema de estimulación ovárica con dosis de hasta 300 UI diarias para garantizar tu seguridad. Instalaciones y tecnología En el laboratorio de FIV utilizamos incubadores con atmósfera controlada al 5% de CO₂ y 37 °C, además de sistemas de registro continuo de embriones. Para criopreservación, contamos con nitrógeno líquido a –196 °C que asegura la viabilidad a largo plazo. Antes de tomar cualquier medicamento, consulta a un especialista en reproducción asistida. Experiencia de atención Recibirás atención personalizada y cálida. Disponemos de salas privadas de recuperación, asesores de enfermería y psicólogos perinatales para apoyo emocional. Desde el primer ultrasonido transvaginal hasta la transferencia de blastocistos a día 5, te acompañamos en cada etapa. Disfruta Puebla mientras esperas Puebla ofrece patrimonio histórico y naturaleza. Visita Africam Safari, a 16.5 km, y conoce más de 2 000 animales en semilibertad. En Cholula explora la Gran Pirámide y contempla el Popocatépetl e Iztaccíhuatl. Para el paladar, prueba un chile en nogada tradicional, con nuez de Castilla y granada. Si quieres seguir conociendo el país, descubre también Monterrey: La mejor ciudad de México y Querétaro: Un lugar lleno de magia. Preguntas frecuentes ¿Qué tratamientos ofrece Ingenes Puebla? Desde inseminación intrauterina (IIU) con monitoreo de la ventana fértil hasta FIV con ICSI para baja movilidad espermática. Incluye PGT-A y asesoría genética si tu historial lo requiere. Comenzamos con estudios de AMH (ng/mL) y FSH (mIU/mL) para evaluar tu reserva ovárica y diseñar un protocolo adecuado. ¿Es dolorosa la punción folicular? Se realiza bajo sedación consciente con propofol (mg/kg) para minimizar molestias. Nuestro equipo de anestesiología vigila tus signos vitales y te brinda analgésicos intravenosos. Después, descansas 2–4 h en sala privada antes de recibir el alta y continuar con analgésicos orales. ¿Cuánto dura un ciclo de FIV? Entre 4 y 6 semanas: 10–14 días de estimulación, punción folicular, cultivo de embriones y transferencia a día 3 o 5. Con blastocisto (día 5) aumentan las probabilidades de implantación. Tras la transferencia, recomendamos reposo relativo 24 h y prueba de hCG (mIU/mL) a los 12–14 días. ¿Qué apoyo emocional brindan? Nuestros psicólogos especializados en fertilidad ofrecen acompañamiento individual o grupal para manejar estrés y expectativas. Nuestras enfermeras y personal de atención están disponibles para resolver dudas diarias y crear un ambiente de confianza. Fuentes consultadas Nagy, Z. P., & Chang, C.-C. (2017). Assisted Reproductive Technology: Innovations and Developments. medlineplus.gov. Practice Committee of the American Society for Reproductive Medicine. (2018). Diagnostic Evaluation of the Infertile Female: A Committee Opinion. Fertility and Sterility. doi:10.1016/j.fertnstert.2018.02.296 World Health Organization. (2021). WHO Laboratory Manual for the Examination and Processing of Human Semen (6th ed.). who.int. ESHRE Guideline Group on Good Practice in IVF Labs. (2016). Good Practice Recommendations for Laboratories in Assisted Reproduction. doi:10.1093/humupd/dmw025 Estamos contigo en este camino. Si lo deseas, acude con nuestros especialistas en fecundación para recibir orientación personalizada y maximizar tus posibilidades de éxito, mientras paseas por una de las ciudades más emblemáticas de México.

La pérdida recurrente de la gestación es uno de los desafíos más grandes en medicina reproductiva, afectando profundamente a muchas parejas en su camino a la paternidad.
Noviembre Azul es la oportunidad perfecta para hablar de la salud masculina y no dejar de lado la fertilidad. Además de la prevención y detección temprana del cáncer de próstata, es un buen momento para revisar la fertilidad masculina, que según la OMS representa entre el 40% y 50% de los casos de infertilidad en pareja. ¿Por qué aprovechar noviembre azul para evaluar la fertilidad? La infertilidad masculina afecta a millones de hombres y, en muchos casos, es tratable. Con frecuencia, las parejas descubren el problema tras años de intentos sin éxito. Noviembre Azul invita a los hombres a cuidar su salud reproductiva y a hacerse pruebas que pueden marcar la diferencia. Principales causas médicas de infertilidad masculina Varicocele: venas testiculares dilatadas, detectable por ultrasonido. Azoospermia: ausencia de espermatozoides en el semen. Oligospermia: menos de 15 millones de espermatozoides por mL de semen. Desequilibrios hormonales: testosterona inferior a 300 ng/dL o alteraciones en FSH y LH. Infecciones: orquitis o epididimitis que dañan el sistema reproductivo. Estilo de vida y nutrición: aliados de la fertilidad Tabaquismo y alcohol: el tabaco y el exceso de alcohol reducen la motilidad y alteran la morfología espermática. Deficiencias nutricionales: falta de zinc, vitamina C o ácido fólico afecta la concentración de espermatozoides. Estrés crónico: el cortisol elevado interfiere con la producción hormonal. Sedentarismo: la actividad física mejora la circulación y la salud general. Evaluación de fertilidad masculina: ¿qué incluye? Un chequeo oportuno puede cambiar el rumbo. La evaluación abarca: Historial médico: antecedentes familiares y personales. Examen físico: inspección y palpación de testículos. Espermograma: volumen, concentración, motilidad y morfología. Pruebas hormonales: niveles de testosterona, FSH y LH. Estudios genéticos: cariotipo y microdeleciones en el cromosoma Y. Detectar a tiempo no solo ayuda con la fertilidad, sino con tu salud en general. Tecnologías de reproducción asistida FIV: unión de óvulo y espermatozoide en laboratorio y transferencia de embrión. ICSI: microinyección de un espermatozoide en el óvulo. PICSI: selección avanzada de espermatozoides con ácido hialurónico. Ingenes, tu aliado en fertilidad masculina En Ingenes llevamos más de 19 años acompañando a parejas y hombres con evaluaciones integrales y tratamientos personalizados. Nuestro equipo multidisciplinario está listo para guiarte en cada paso. Antes de tomar cualquier medicamento, consulta a un especialista en Reproducción Asistida. Este Semana Internacional de la Salud Masculina y el Día Mundial de la Fertilidad son recordatorios de la importancia de la detección temprana. Contáctanos y da el primer paso hacia tu sueño de ser padre. Preguntas frecuentes 1. ¿Cuándo hacer un espermograma? Si llevan un año sin protegerse y no hay embarazo, es momento de la prueba. Con factores de riesgo (varicocele, infecciones), conviene adelantarla. 2. ¿Cómo mejorar el semen con hábitos? Dieta rica en antioxidantes (vitamina C, E, zinc), ejercicio regular, menos alcohol y nada de tabaco, junto a técnicas para reducir el estrés. 3. ¿Para qué las pruebas genéticas? Cuando el recuento es muy bajo o hay antecedentes familiares, el cariotipo y las microdeleciones en el cromosoma Y aportan información clave para el tratamiento. 4. ¿Por qué no automedicarse? Los tratamientos sin supervisión pueden desequilibrar tus hormonas y retrasar un diagnóstico adecuado. Consulta siempre a un especialista en Reproducción Asistida. Fuentes Organización Mundial de la Salud. Manual de laboratorio de la OMS para el examen y procesamiento de semen humano (6.ª ed., 2021). MedlinePlus. Análisis de semen (2023). Asociación Americana de Urología. Infertilidad masculina: Guía de la AUA (2018). Esteves, S. C., & Agarwal, A. Fragmentación del ADN espermático: evidencias y recomendaciones (2014). Estamos contigo en cada paso de este camino. Si tienes dudas o quieres más información, acude a un especialista en fecundación y recibe apoyo personalizado.
Muchas personas creen que la infertilidad depende solo del cuerpo de la mujer, pero los factores masculinos aportan alrededor del 40–50% de los casos de infertilidad. Aun así, la infertilidad masculina rara vez se habla, lo que genera desinformación y estigma. Esto puede impedirte a ti o a tu pareja buscar las opciones adecuadas para cumplir el sueño de ser padres. Aquí desmentimos mitos comunes y compartimos datos prácticos para que la salud reproductiva masculina reciba la atención que merece. ¿Por qué la infertilidad masculina es tan común como la femenina? La idea de que los problemas de fertilidad solo vienen de la mujer ejerce una presión injusta sobre ellas. El estigma y las expectativas sociales hacen que muchos hombres pospongan o eviten la evaluación de su fertilidad, perdiendo la oportunidad de intervenir a tiempo. La realidad de la infertilidad masculina La infertilidad masculina representa el 40–50% de los casos en parejas que buscan concebir. Puede deberse a bajo conteo de espermatozoides, baja movilidad, morfología anormal o bloqueos. Esas alteraciones suelen originarse en causas genéticas, médicas, infecciones, lesiones o en hábitos de vida. Problemas de fertilidad masculina comunes: Bajo Conteo Espermático (Oligospermia): menos de 15 millones/mL. Causas: desequilibrios hormonales, infecciones, calor (saunas) o toxinas. Baja Movilidad (Astenozoospermia): el esperma nada con dificultad por tabaquismo, alcohol o golpes. Morfología Anormal (Teratozoospermia): formas irregulares por infecciones, genética o toxinas. Obstrucción del Tracto Reproductivo: bloqueos tras cirugías o infecciones. Un análisis de semen rápido y sencillo desde el inicio evita demoras y orienta el tratamiento. Hoy hay muchas terapias efectivas para la fertilidad masculina. ¿Puede un hombre fértil volverse infértil? Creer que haber sido padre garantiza fertilidad de por vida es un mito. La calidad del esperma puede bajar con la edad, enfermedades o estilo de vida. Cambios que ocurren con el tiempo Tras los 40 años, el esperma puede tener menor concentración, movilidad y morfología, aumentando riesgos de aborto y anomalías genéticas. El varicocele, las infecciones o la diabetes pueden aparecer más tarde. Factores que pueden surgir después de ser padre: Envejecimiento natural. Varicocele: mejora con cirugía. Infecciones (ETS), diabetes o lesiones testiculares. Estilo de vida: tabaco, alcohol, toxinas. Aunque ya seas padre, un análisis de semen actualizado puede revelar problemas que tienen solución. Consulta siempre a un especialista antes de iniciar cualquier tratamiento. ¿Cómo influye el estilo de vida? El estrés, el alcohol, el calor y otros hábitos pueden afectar la producción de espermatozoides. Sin cambios, la calidad y cantidad pueden disminuir. Hábitos y cambios recomendados La formación de espermatozoides lleva unos 72 días. Dejar de fumar, moderar el alcohol, mejorar la dieta (zinc, folato, antioxidantes) y manejar el estrés puede aumentar tus resultados en pocos meses. Tabaquismo: reduce la concentración y daña el ADN espermático. Alcohol: baja la testosterona y la producción de esperma. Calor: saunas, jacuzzis y ropa ajustada elevan la temperatura testicular. Estrés crónico: el cortisol inhibe la testosterona. ¿Es tratable la infertilidad masculina? Pensar que no tiene solución puede generar desesperanza. En realidad, muchos casos responden a tratamientos y cambios de vida. Opciones de tratamiento Mejoras en estilo de vida. Terapia hormonal. Cirugía (varicocele). Inseminación intrauterina (IIU). FIV con ICSI. Extracción de esperma en casos de azoospermia obstructiva. Con orientación experta y un plan personalizado, las posibilidades de paternidad aumentan. Habla con un especialista y explora soluciones integrales. Empoderar a los hombres La infertilidad es un reto de pareja. Romper tabúes sobre la salud reproductiva masculina crea un ambiente de apoyo. Evaluaciones tempranas, hábitos saludables y tratamientos avanzados marcan la diferencia. Preguntas frecuentes 1. ¿Cuándo hacerse un análisis de semen? Si no logran embarazo tras 6–12 meses de relaciones regulares sin protección, o antes si hay factores de riesgo (infecciones, cirugías testiculares, varicocele). Esta prueba mide volumen, concentración, motilidad y morfología. No te automediques. Un especialista interpretará tus resultados y te guiará hacia el mejor plan de acción. 2. ¿Qué alimentos y suplementos ayudan? Opta por antioxidantes (vitaminas C y E), zinc (15 mg/día), folato, omega-3 y selenio (55 μg/día). Frutas rojas, verduras de hoja, frutos secos y pescado azul son fuentes ideales. Consulta siempre a un especialista antes de tomar suplementos, ya que el exceso puede alterar el equilibrio hormonal. 3. ¿Cuáles son los tratamientos para varicocele? La varicocelectomía microscópica y la embolización endovascular restauran el flujo sanguíneo y la temperatura testicular, mejorando la calidad espermática. La elección depende de la gravedad, la experiencia del cirujano y tus preferencias. Habla con un urólogo o especialista en reproducción asistida. 4. ¿Existen riesgos de la ICSI en la FIV? La ICSI inyecta un espermatozoide en el óvulo, aumentándola tasa de fertilización en casos severos. Los riesgos son mínimos: posible daño al óvulo o leve incremento de anomalías cromosómicas. En centros certificados minimizan estas complicaciones con técnicas avanzadas. Consulta siempre las tasas de éxito y posibles riesgos con tu especialista. Fuentes consultadas Centers for Disease Control and Prevention. Male Infertility. https://www.cdc.gov/ World Health Organization. WHO laboratory manual for the examination and processing of human semen. 5th ed. 2010. National Library of Medicine. Male Infertility. MedlinePlus. https://medlineplus.gov/ Esteves SC, Sharma RK. Intracytoplasmic sperm injection: critical insights into clinical practice and outcomes. Hum Reprod Update. 2019;25(3):247–267. Recuerda: no estás solo. Con apoyo adecuado y un especialista en reproducción asistida, hay muchas maneras de cumplir tu sueño de ser padre o madre.

El hidrosálpinx ocurre cuando una o ambas trompas de Falopio se bloquean y se llenan de líquido, generalmente tras una infección pasada. Suele ser bilateral y, aunque afecte solo una trompa, con el tiempo la otra también puede dañarse. Esta condición impide que los espermatozoides lleguen al óvulo y, si este se fertiliza, bloquea su paso al útero, aumentando el riesgo de embarazo ectópico. Conoce más sobre el hidrosálpinx de la mano de nuestros especialistas en reproducción asistida: ¿Qué es el hidrosálpinx y cómo afecta la fertilidad? Se trata de la dilatación de la trompa de Falopio por acumulación de líquido (varios mL), lo que crea un entorno poco favorable para los gametos y embriones. Además de dificultar la unión del óvulo y el espermatozoide, el líquido puede filtrarse al útero y reducir las posibilidades de implantación. ¿Cuáles son las causas principales del hidrosálpinx? La causa más común son infecciones crónicas por gonorrea o clamidia. También pueden influir las adherencias tras cirugías de ligadura o reversión tubárica, el uso prolongado de DIU, la endometriosis y antecedentes de embarazo ectópico. ¿Cómo se diagnostica el hidrosálpinx de forma segura? En Ingenes recomendamos empezar con una ecografía transvaginal, es rápida, no implica riesgos extra y ofrece datos muy similares a la histerosalpingografía (HSG) o la laparoscopia. En la HSG se inyecta contraste y se observa en rayos X, mientras que la laparoscopia utiliza una cámara para ver la cavidad pélvica. ¿Qué opciones de tratamiento existen para el hidrosálpinx y lograr un embarazo? La Fertilización In Vitro (FIV) es la alternativa más eficaz cuando hay hidrosálpinx, porque evita el paso de gametos y embriones por las trompas. Esto aumenta la probabilidad de implantación respecto a otros tratamientos. En ocasiones se realiza primero una histeroscopia para sellar los orificios tubáricos o, si la dilatación supera 3 cm, se opta por salpingectomía laparoscópica. Lee más del tema aquí: El impacto del hidrosálpinx en la Fertilización In Vitro y las estrategias para mejorar las tasas de éxito y en Infertilidad Femenina: Salpingoclasia. Ante cualquier dianóstico, recuerda no automedicarte antes de cualquier procedimiento. Acude a un especialista en reproducción asistida para un plan personalizado que maximice tus probabilidades de embarazo. Preguntas frecuentes sobre el hidrosálpinx ¿El hidrosálpinx siempre impide la fertilidad natural? No siempre, pero sí reduce mucho las posibilidades de concebir. El líquido hace el ambiente desfavorable y aumenta el riesgo de embarazo ectópico. Muchas personas lo descubren en estudios de infertilidad sin dolor. Si llevas un año intentando embarazarte con relaciones regulares, consulta con un especialista. ¿La ecografía transvaginal es suficiente para el diagnóstico? Sí, es el método más seguro y menos invasivo, permite medir el líquido en la trompa y evaluar su tamaño sin radiación. Si los resultados son claros, no hacen falta más pruebas. En casos dudosos, se puede complementar con HSG o laparoscopia. ¿Complica la FIV tener hidrosálpinx? El hidrosálpinx puede liberar sustancias que disminuyen la implantación embrionaria en FIV. Por eso muchos centros sellan o extirpan las trompas antes del procedimiento. Con estas intervenciones, las tasas de éxito en FIV se equiparan a las de pacientes sin hidrosálpinx. ¿Es necesaria la salpingectomía en todos los casos? No siempre. Si la dilatación es menor de 3 cm, a veces basta con histeroscopia tubárica para bloquear el líquido. Con dilataciones mayores, la extracción completa suele ser más efectiva. Tu especialista evaluará el tamaño y la respuesta de las trompas para recomendar la mejor opción. Fuentes Consultadas Centros para el Control y la Prevención de Enfermedades (CDC). (2023). Enfermedad inflamatoria pélvica (EIP). https://www.cdc.gov/std/pid/stdfact-pid.htm MedlinePlus. (2023). Histerosalpingografía. https://medlineplus.gov/ency/article/003951.htm ACOG Practice Bulletin No. 188: Factor tubárico y peritoneal en infertilidad. Obstetricia y Ginecología, 131(5), e172–e193. doi:10.1097/AOG.0000000000003310 Royal College of Obstetricians and Gynaecologists. (2022). Manejo de la enfermedad tubárica en infertilidad. Guía Green-top Núm. 78. En Ingenes te acompañamos en tu camino hacia la maternidad o la paternidad. Si tienes dudas o dificultades para concebir, agenda una cita con nuestros especialistas en fecundación para recibir la atención personalizada que mereces.

Explora cómo el varicocele, una condición común pero a menudo pasada por alto, impacta la fertilidad masculina. Descubre sus causas, síntomas, diagnóstico y tratamientos disponibles para superar los desafíos hacia la búsqueda de tú bebé.

El síndrome de ovario poliquístico es una condición compleja con una amplia gama de síntomas y complicaciones. Reconocer los síntomas y buscar asesoramiento médico temprano es crucial para un manejo efectivo del SOP. Con el tratamiento adecuado, la mayoría de las mujeres con SOP pueden reducir sus síntomas y riesgos asociados, llevando una vida saludable y cumpliendo sus objetivos reproductivos.

Descubre qué es la baja reserva ovárica, sus causas, impacto en la fertilidad y las opciones de tratamiento disponibles para aquellas que buscan concebir.

Descubre cómo la vitrificación de óvulos en Ingenes te ofrece la libertad de planificar tu maternidad. Preserva tu fertilidad y toma el control de tu futuro reproductivo con nuestra avanzada tecnología y cuidado experto.

Explora nuestra guía integral para planificar un embarazo y descubre cómo Ingenes puede ayudarte en cada paso hacia la concepción. Con asesoramiento experto y atención personalizada, te acompañamos en tu camino hacia la maternidad.
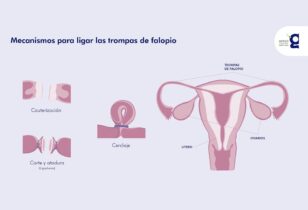
La ligadura de trompas (salpingo o salpingoclasia) es un método permanente de esterilización. Si te ligaste las trompas y ahora deseas un embarazo, tienes dos opciones: Fecundación In Vitro o cirugía de reversión de ligadura de trompas (recanalización tubárica). En la Fertilización In Vitro (FIV), la fecundación sucede en el laboratorio y los embriones con mejor calidad de implantación se transfieren al útero, sin necesidad de trompas de Falopio. Por sus ventajas y menor riesgo, en Ingenes preferimos la FIV y reservamos la cirugía de reversión solo si la paciente la elige, conociendo sus posibles complicaciones. ¿Cómo tener un bebé tras ligadura de trompas? La ligadura de trompas u obstrucción tubárica bilateral es una cirugía definitiva que corta, engrapa, bloquea, ata o cauteriza las trompas para impedir que el óvulo llegue al útero. Si quieres embarazarte, las dos vías principales son: Fecundación In Vitro (FIV). Cirugía de reversión de ligadura de trompas o recanalización tubárica. En la FIV, se extraen los óvulos y se fecundan en laboratorio. Luego, uno o más embriones de alta calidad se colocan en el útero, sin usar trompas de Falopio. Recuerda, evita automedicarte. Consulta siempre a un especialista en Reproducción Asistida antes de tomar decisiones. Ventajas de la Fecundación In Vitro tras ligadura de trompas Menos complicaciones y sin riesgos de anestesia quirúrgica. Casi nulo riesgo de embarazo ectópico. Embarazo en semanas, en lugar de meses o años. Diagnóstico genético preimplantatorio para mujeres mayores de 35 años. Opción válida aunque la ligadura no sea reversible. Más información sobre trompa única: ¿Es posible ser mamá con una sola trompa de Falopio? ¿En qué consiste la cirugía de reversión de ligadura de trompas? La recanalización tubárica une con suturas microscópicas (mm) los segmentos sanos de la trompa de Falopio para que el óvulo pueda viajar desde el ovario hasta el útero y fecundarse de forma natural. Esto implica: Procedimiento ambulatorio con recuperación de varias semanas. Riesgo de adherencias pélvicas y embarazo ectópico. No siempre es posible según el tipo de ligadura. Puede requerir FIV si no logra embarazo natural. Según estudios, 65% de las mujeres que revierten su ligadura de trompas logran embarazo, aunque depende de la longitud y funcionalidad tubárica remanente. ¿Cómo elegir entre FIV y reversión de ligadura? La FIV ofrece tasas de éxito más altas y evita riesgos quirúrgicos. La reversión puede permitir embarazo natural sin estimulación ovárica. Tu especialista evaluará factores como edad, reserva ovárica (hormona AMH en pg/mL) y tipo de ligadura para recomendar la mejor opción. Consulta a un instituto de reproducción asistida con experiencia y tecnología de punta para maximizar tus posibilidades. Preguntas frecuentes ¿Cuál es la tasa de éxito tras una ligadura de trompas? En FIV, con AMH ≥1 ng/mL y factor masculino equilibrado, las tasas superan 50% por ciclo. En reversión, varían del 30% al 65% según longitud y calidad tubárica. Edad, calidad ovocitaria y adherencias influyen. ¿Qué complicaciones tiene la recanalización tubárica? Riesgo de sangrado, infecciones, adherencias y embarazo ectópico por angostamiento. Recuperación de varias semanas con reposo relativo y seguimiento médico. ¿Cuánto tiempo esperar para un nuevo intento de embarazo? Con FIV, el primer ciclo puede iniciarse a las 6–8 semanas tras evaluación y preparación. Con reversión, se recomienda esperar al menos 3 meses para cicatrización y funcionalidad tubárica. ¿Es más caro revertir la ligadura o una FIV? La reversión suele costar menos que un ciclo de FIV, pero si no funciona podrías necesitar ambos. La FIV ofrece un presupuesto claro por ciclo. Evalúa costo-beneficio con tu médico. Fuentes consultadas American Society for Reproductive Medicine. (2020). Tubal ligation: A review. Fertility and Sterility, 113(2), 236–245. https://doi.org/10.1016/j.fertnstert.2019.10.023 MedlinePlus. (2023). Tubal ligation reversal. https://medlineplus.gov/ency/article/007022.htm Practice Committee of the American Society for Reproductive Medicine. (2015). Role of tubal surgery in the era of assisted reproductive technology. Fertility and Sterility, 103(6), e19–e25. https://doi.org/10.1016/j.fertnstert.2015.03.044 Royal College of Obstetricians and Gynaecologists. (2018). Female sterilisation reversals. https://www.rcog.org.uk/globalassets/documents/guidelines/stern-sterilisation-reversal.pdf Recuerda: cada caso es único. Si necesitas orientación y apoyo, acude a un especialista en fecundación para recibir el mejor acompañamiento.

Descubre los problemas de fertilidad más comunes en hombres y mujeres y cómo Ingenes ofrece soluciones personalizadas. Agenda tu consulta y da el primer paso hacia tu sueño de tener un bebé.

La endometriosis es una enfermedad que ocurre cuando el tejido que cubre el interior del útero crece fuera de él. Conoce causas, síntomas y más.
Explora cómo la progesterona influye en la fertilidad y descubre las soluciones en Ingenes para superar el déficit de esta hormona clave.

Para muchas personas, mayo es un mes de celebración. Pero si estás viviendo infertilidad o has pasado por varios abortos espontáneos, esta temporada puede sentirse más angustiante, sobre todo en el Día de las Madres. Los anuncios y promociones aparecen por todas partes y pueden recordarte cada reto que has enfrentado. Tal vez hayas soportado el dolor de perder a un hijo, o sientas que hoy no hay motivos para celebrar. O sueñes con escuchar un “Te amo, mamá” y aún no lo hayas logrado. ¿Cómo afrontar emocionalmente el mes de las madres cuando hay infertilidad? La sobreexposición a mensajes festivos puede despertar ansiedad, tristeza o aislamiento. Reconoce lo que sientes y pon límites: decide a qué publicidad exponerte y cuándo darte permiso para pausar. No te automediques. Si tu meta es un embarazo, acude con un especialista en Reproducción Asistida antes de probar suplementos o fármacos por tu cuenta. Estrategias expertas para llevar este mes con más calma Actividades con propósito: únete a un grupo de apoyo o participa en una caminata solidaria. Transformar el dolor en acción reduce la carga emocional. Meditación guiada: identifica pensamientos negativos, cuestiónalos (“¿Es cierto?”) y cámbialos por afirmaciones reales y empoderadoras. Autocuidado: un baño relajante con agua tibia, velas aromáticas y un masaje de 30 minutos te pueden ayudar a bajar el cortisol y subir la oxitocina. Validación emocional: es normal sentir tristeza o envidia. Reconoce esas emociones sin juzgarte ni verlo como un signo de debilidad. Actividades para reconectar contigo Realiza aquello que te nutre física y emocionalmente, como yoga, arte terapéutico o meditación. Estudios de la Revista de Psicología Clínica muestran una reducción del 30% en ansiedad tras 8 semanas de práctica regular. Si te gusta la naturaleza, una caminata de 5 km puede ayudarte a liberar endorfinas. También puedes fortalecer el sentido de pertenencia buscando grupos locales y comparte tu camino con quienes entienden tu experiencia. Conoce historias que inspiran en Historias de Mamás Ingenes y recuerda que no estás sola. Claves para mantener la resiliencia Lleva un diario de gratitud, y escribe en él durante algunos minutos en la mañana o en la noche: estudios de la Revista de Psicología Positiva señalan que reduce el sobrepensar de manera negativa un 20% tras 4 semanas. Programa recordatorios cada 3 horas para respirar profundo (inhala durante 4 segundos y exhala durante otros 4) y calmar tu sistema nervioso. Para más información sobre salud reproductiva, visita Marzo: Mes de la endometriosis. Preguntas frecuentes 1. ¿Qué es la infertilidad y cómo impacta en mayo? La infertilidad se define como 12 meses de relaciones sexuales sin protección sin lograr embarazo. Puede generar culpa, envidia, frustración y tristeza especialmente en este mes. Buscar apoyo profesional y grupos que te comprendan ayuda a no sentirte sola. 2. ¿Cómo elegir actividades sin presión social? Escoge lo que resuene contigo: arte, ejercicio o voluntariado. Evita los mensajes comerciales y las redes sociales en exceso y enfócate en tu bienestar. Un taller de cerámica o una clase de pintura puede ser más liberador que un restaurante lleno de anuncios. 3. ¿Cuándo visitar a un especialista en Reproducción Asistida? Si llevas más de 12 meses intentando concebir o has tenido tres o más abortos espontáneos, es momento de acudir a un especialista. Él hará estudios hormonales (hCG, FSH, LH) y de imagen para identificar causas y proponer tratamientos como estimulación ovárica o FIV. 4. ¿Cómo apoyar a alguien con infertilidad en mayo? Escucha sin juzgar y evita frases como “piensa en lo positivo”. Ofrece tu compañía en actividades neutrales, como un paseo, una charla o una tarjeta hecha a mano pueden ser gestos poderosos. Fuentes Glazer, E. S. (2019). Herramientas para sobrellevar el Día de las Madres cuando la celebración causa dolor. Harvard Health Publishing. Armstrong, L. (2018). Cómo celebrar el Día de las Madres cuando la infertilidad te ha arrebatado la maternidad. Thrive Global. Long, J. (2017). Aquellos de nosotros que luchamos con la infertilidad el Día de las Madres. Psychology Today. National Institute of Child Health and Human Development. (2020). Datos sobre infertilidad. MedlinePlus. Estamos contigo en cada paso. Recuerda que buscar apoyo profesional en reproducción asistida puede marcar la diferencia. No dudes en acudir a un especialista para recibir la atención personalizada que mereces.
Descubre cómo Ingenes puede ayudarte a superar los desafíos de la progesterona baja para lograr tu sueño de ser madre. Con tratamientos personalizados y un equipo experto, estamos comprometidos con tu viaje hacia la maternidad.

El síndrome de ovario poliquístico es un desajuste hormonal, conoce sus síntomas, cómo afecta tu fertilidad y las opciones para tener un bebé.

Los miomas son generalmente tumores benignos, 2 de cada 5 mujeres no tienen alguna sintomatología.

Katie es científica y, tras dos años de intentarlo, consiguió ser mamá a pesar de tener síndrome de ovario poliquístico. Descubre su experiencia. ¿Qué es el síndrome de ovario poliquístico y cómo afecta la fertilidad? “Desde los 20 años empecé a notar cambios. Mi madre tuvo SOP y requirió tratamientos de fertilidad. Cuando quise buscar bebé, insistí hasta obtener mi diagnóstico.” El SOP es complicado de identificar por la poca información. Si no se tiene sobrepeso o hirsutismo, es aún más difícil. En 2019, los científicos hallaron el primer gen ligado al SOP (Infosalus, 2019). ¿Cómo diagnosticar SOP cuando los síntomas no son obvios? Mi camino hacia el diagnóstico Entendí que el SOP podía afectar mi ovulación. Gracias a mi insistencia, un endocrinólogo confirmó el diagnóstico en minutos y me recetó 500 mg de metformina al día para ayudarme a ovular. No te automediques. Antes de tomar metformina o cualquier otro remedio, visita a un especialista en Reproducción Asistida para aumentar tus probabilidades de embarazo de forma segura. Tratamientos para mejorar la ovulación con SOP Además de la metformina, ayuda modificar la dieta, hacer ejercicio y tomar suplementos como inositol (2 g al día). Cada cuerpo es único: lo ideal es un plan personalizado con tu médico. Apoyo y comunidades para mujeres con SOP La importancia de compartir Busqué en Google y encontré mucha información contradictoria. Sin embargo, en grupos online hallé comprensión y consejos útiles. Unirte a comunidades te permite intercambiar experiencias y recomendaciones. Historias como “¿Con ovario poliquístico puedo quedar embarazada? ¡Yo lo logré!” o “Las mujeres con ovario poliquístico pueden tener hijos, somos la prueba” refuerzan la confianza. Cómo tomar el control de tu fertilidad con SOP A menudo minimizan los problemas reproductivos. El SOP comparte síntomas con un ciclo normal, pero puede interferir en la ovulación. Recupera el control: cambia hábitos, usa apps de seguimiento hormonal y toma suplementos. Pero sobre todo, consulta a un especialista para diseñar tu plan. Preguntas frecuentes sobre SOP y fertilidad 1. ¿El SOP impide por completo quedar embarazada? No. El SOP puede causar ciclos irregulares o anovulación, pero con diagnóstico temprano y tratamiento (metformina, dieta y monitoreo) muchas mujeres conciben. Un especialista en Reproducción Asistida te guiará para aumentar tus posibilidades. 2. ¿Qué pruebas se realizan para diagnosticar SOP? Incluyen examen físico, análisis de sangre (hormonas LH, FSH, testosterona) y ecografía transvaginal. A veces se miden glucosa e insulina para detectar resistencia. Un endocrinólogo o ginecólogo experto confirmará el diagnóstico. 3. ¿Cuánto tarda en regularizarse el ciclo con metformina? Varía: algunas mujeres mejoran en tres meses, otras en seis. La dosis oscila entre 500 y 1 500 mg diarios, ajustada por tu médico. Acompaña con dieta balanceada y ejercicio. 4. ¿Puedo combinar tratamientos naturales con terapia médica? Sí. Dieta baja en carbohidratos, suplementos de inositol (2 g diarios) y ejercicio complementan la terapia. Consulta siempre con tu médico de reproducción asistida para evitar interacciones. Fuentes consultadas National Library of Medicine. (2020). Síndrome de ovario poliquístico. Recuperado de https://medlineplus.gov/ovarypolycysticsyndrome.html Legro, R. S., et al. (2013). Diagnóstico y tratamiento del SOP: guía Endocrine Society. The Journal of Clinical Endocrinology & Metabolism, 98(12), 4565–4592. doi:10.1210/jc.2013-2350 Teede, H. J., et al. (2018). Guía internacional de manejo del SOP. Human Reproduction, 33(9), 1602–1618. doi:10.1093/humrep/dey256 Yildiz, B. O., et al. (2012). Prevalencia y riesgo cardiometabólico del SOP según criterios diagnósticos. Human Reproduction, 27(10), 3067–3073. doi:10.1093/humrep/des248 Recuerda: cada caso es único. Acude con un especialista en Reproducción Asistida para diseñar un plan personalizado y recibir el apoyo que mereces.

Conviértete en el apoyo que tu ser querido necesita. Te damos sugerencias para poder ser un soporte cuando se está luchando por tener un bebé.
La microbiota es un conjunto de microorganismos esenciales para el desarrollo óptimo del embrión. Descubre cómo pueden afectarle aquí.

La diabetes mellitus implica niveles altos de glucosa en sangre y, si no se controla, puede afectar la fertilidad masculina de distintas maneras. El primer paso para mantener la diabetes bajo control es llevar una dieta equilibrada y mantenerte activo. Si con eso no basta, tu médico podrá recetar medicamentos como metformina, sulfonilúreas o insulina. En muchos casos, un buen manejo de la diabetes es suficiente para recuperar la fertilidad. Si necesitas ayuda extra, la FIV con microinyección intracitoplasmática de espermatozoides (ICSI) suele ser la mejor opción para lograr un embarazo. Antes de empezar cualquier tratamiento de reproducción asistida, conviene hacer una prueba de fragmentación del ADN espermático, ya que la diabetes puede dañar el ADN y reducir las posibilidades de éxito. ¿Cómo afecta la diabetes la fertilidad masculina? La diabetes sin control puede: Aumentar hasta en 50% el riesgo de disfunción eréctil. Causar problemas de eyaculación (retrógrada o aneyaculación). Disminuir la producción de testosterona y la calidad del semen. Incrementar en 60% la fragmentación del ADN espermático. Reducir la movilidad y alterar la forma de los espermatozoides. No te automediques. Si tu meta es aumentar las probabilidades de embarazo, busca la orientación de un especialista en reproducción asistida. ¿Cómo influye la diabetes en la fertilidad femenina? En las mujeres, la diabetes mal controlada puede provocar: Ciclos irregulares y dificultades para ovular. Mayor riesgo de infecciones cervico-vaginales. Aumento de abortos espontáneos y posibles defectos congénitos. Macrosomía fetal, con complicaciones en el parto. Si notas desequilibrios de glucosa y te cuesta concebir, consulta con un especialista para evaluar tu salud metabólica y reproductiva. Síntomas de la diabetes que pueden afectar la fertilidad Sed excesiva y ganas frecuentes de orinar. Hambre constante y pérdida de peso sin causa aparente. Hormigueo en manos y pies, visión borrosa. Infecciones frecuentes y cicatrización lenta. Cansancio, mareos e irritabilidad. Disfunción eréctil y problemas de eyaculación. Infertilidad primaria o secundaria. Si presentas alguno de estos síntomas, consulta de inmediato con un especialista. Un diagnóstico temprano puede mejorar tus opciones de preservar o recuperar la fertilidad. Diagnóstico y tratamiento para mejorar la fertilidad El diagnóstico suele incluir: Prueba de glucosa en ayunas (≥126 mg/dl puede ser indicios de diabetes). Examen físico y evaluación de antecedentes familiares. El tratamiento efectivo combina: Dieta balanceada y ejercicio regular. Medicación oral (metformina, sulfonilúreas) o insulina (UI según prescripción). Monitoreo de glucemia y perfil lipídico (LDL, HDL, triglicéridos). Si el control metabólico no basta, las técnicas de reproducción asistida como la FIV-ICSI pueden ser la alternativa. Además, existen procedimientos de recuperación testicular para casos de ausencia de espermatozoides en el eyaculado y tratamientos específicos para la disfunción eréctil. También puedes leer sobre cómo la depresión afecta tu fertilidad y el impacto del estrés en la reproducción. Un enfoque integral mejora significativamente tus posibilidades de embarazo. Preguntas frecuentes 1. ¿La diabetes gestacional afecta la fertilidad futura? La diabetes gestacional indica resistencia a la insulina, que si no se controla puede derivar en diabetes tipo 2. Con un buen seguimiento y cambios en el estilo de vida tras el parto, muchas mujeres recuperan la función ovárica y mantienen una fertilidad saludable. Se recomienda hacer pruebas de tolerancia a la glucosa después del parto y, si es necesario, ajustar alimentación y ejercicio para reducir el riesgo de diabetes crónica. 2. ¿Puedo quedar embarazada si tengo prediabetes? La prediabetes (glucosa en ayunas entre 100 y 125 mg/dl) ya puede alterar la ovulación y la calidad espermática. Adoptar hábitos saludables y controlar tu peso puede revertir la prediabetes y favorecer un ciclo reproductivo normal. 3. ¿Qué pruebas de fertilidad debo hacer si tengo diabetes? En hombres, además del seminograma, conviene medir la fragmentación del ADN espermático. En mujeres, un perfil hormonal (FSH, LH, estradiol) y ecografía ovárica ayudan a valorar la reserva y función. Tu especialista en reproducción asistida te indicará cuándo y cómo realizar estas pruebas con un trato cercano y personalizado. 4. ¿Cómo influye el control de la glucosa en el éxito de la FIV? Mantener la glucosa entre 70 y 130 mg/dl antes de las comidas reduce el estrés oxidativo en óvulos y espermatozoides, mejora la calidad embrionaria y aumenta las tasas de implantación. Un buen control glucémico, junto a un manejo adecuado del estrés y la salud emocional, eleva las posibilidades de un embarazo saludable. Consulta siempre con tu médico antes de iniciar cualquier protocolo de FIV-ICSI. Fuentes consultadas American Diabetes Association. (2022). Classification and diagnosis of diabetes: Standards of medical care in diabetes—2022. Diabetes Care, 45(Supplement_1), S17–S38. MedlinePlus. (2024). Diabetes mellitus. U.S. National Library of Medicine. World Health Organization. (2021). Global report on diabetes. Esteves, S. C., Agarwal, A., Alviggi, C., & Basri, H. (2019). Diabetes mellitus and male factor infertility: A systematic review. Asian Journal of Andrology, 21(2), 186–192. Estamos contigo en este camino. Si buscas mejorar tu fertilidad, acude a un especialista en reproducción asistida para recibir el apoyo y la orientación que necesitas.

Cuando hablamos de tratamientos de fertilidad, no solo importan las soluciones médicas y científicas: tu salud emocional es igual de vital. En Ingenes sabemos que sentirte acompañado y comprendido puede marcar la diferencia en cada etapa de tu camino hacia la maternidad o paternidad. ¿Qué es la salud emocional en un tratamiento de fertilidad y por qué importa? La salud emocional abarca cómo gestionas la ansiedad, el estrés y la esperanza mientras atraviesas un tratamiento de fertilidad. La OMS alerta que el estrés elevado puede afectar las hormonas reproductivas. Por eso, en Ingenes combinamos la evaluación psicológica y el seguimiento continuo para reducir la tensión, mejorar tu adherencia al protocolo y así aumentar las probabilidades de un resultado positivo. Servicios de apoyo emocional en Ingenes Hemos diseñado un programa completo que se adapta a ti: Terapia individual y de pareja: sesiones de 50 minutos con psicólogos expertos en reproducción asistida. Grupos de apoyo: encuentros semanales con 8–10 pacientes para compartir experiencias y estrategias. Talleres y charlas informativas: eventos mensuales de dos horas sobre manejo del estrés y emociones. Técnicas de relajación y mindfulness: meditación guiada y ejercicios de respiración para reducir el cortisol. Beneficios del apoyo emocional en tu éxito reproductivo Cuidar de tu bienestar emocional es esencial para tu salud reproductiva. El equilibrio emocional ayuda a regular tus hormonas, mejora la calidad de tu sueño y fortalece tu resiliencia, lo que favorece la ovulación y la implantación. Reducir el estrés y la ansiedad crea un entorno más cálido y acogedor para tu cuerpo, ayudando a que el proceso de concepción sea más armonioso. El apoyo emocional constante no solo mejora tu salud física, sino que también te brinda el acompañamiento necesario para enfrentar este camino con mayor calma y esperanza. Alimenta tu fertilidad: consejos nutricionales Una dieta rica en ácido fólico, vitaminas D y E, y ácidos grasos omega-3 potencia la salud ovocitaria y espermática. Lee más sobre la importancia de la nutrición en tu tratamiento de fertilidad para cuidar cada detalle de tu proceso. Combinar el apoyo emocional con una alimentación equilibrada maximiza tu bienestar y tus probabilidades de éxito. Enlaces de interés Servicios de salud emocional en Ingenes Contáctanos para agendar tu consulta Cómo la nutrición fortalece tu fertilidad En Ingenes te brindamos un acompañamiento cercano, cálido y profesional para que vivas cada fase con confianza y serenidad. Evita automedicarte sin supervisión médica. Si estás buscando aumentar tus probabilidades de embarazo, acude con un especialista en Reproducción Asistida. Preguntas frecuentes (FAQ) ¿Qué síntomas emocionales debo vigilar durante un tratamiento de fertilidad? Insomnio, irritabilidad, cambios de humor o sensación de agobio. Si te afectan en tu día a día, busca apoyo psicológico. En Ingenes hacemos evaluaciones periódicas para detectar estos signos a tiempo y darte herramientas efectivas. ¿Cómo funciona la terapia de pareja en fertilidad? En sesiones de 60 minutos, ambos miembros expresan sus preocupaciones y aprenden estrategias de comunicación y apoyo mutuo. Esto fortalece el vínculo y mejora la empatía, aumentando tus probabilidades de éxito. ¿Puedo combinar técnicas de relajación con mi protocolo médico? Sí. Ejercicios de respiración y meditación no interfieren con tratamientos hormonales o de laboratorio. Al reducir el cortisol, optimizas la respuesta ovárica. Consulta con tu médico y nuestro equipo para crear un plan integral. ¿Con qué frecuencia asistir a los grupos de apoyo? Recomendamos sesiones semanales de 60 minutos para mantener un ritmo constante de contención y compartir avances. Si necesitas un acompañamiento más personalizado, alterna con sesiones individuales quincenales. Fuentes consultadas American Society for Reproductive Medicine. (2022). Aspectos psicológicos de la infertilidad. doi.org/10.1016/j.fertnstert.2022.01.020 MedlinePlus. (2023). Infertilidad y estrés. https://medlineplus.gov/infertility-and-stress.html Organización Mundial de la Salud. (2021). Trastornos de ansiedad. https://www.who.int/es/news-room/fact-sheets/detail/anxiety-disorders Instituto Nacional de la Salud Mental. (2022). Estrés y tu salud. https://www.nimh.nih.gov/health/publications/espanol/estoy-tan-estresado

Las infecciones vaginales como la Vaginosis Bacteriana (VB) son una de las principales razones de consulta en mujeres en edad reproductiva. Aproximadamente el 95% de quienes visitan al ginecólogo lo hacen por algún tipo de flujo infeccioso. ¿Cómo afectan las infecciones vaginales a la fertilidad? Las infecciones vaginales pueden causar picor, irritación y mal olor, o evolucionar a procesos sépticos que afectan útero y trompas. Cuando la flora vaginal pierde su equilibrio, las bacterias pueden ascender y generar adherencias pélvicas o Enfermedad Pélvica Inflamatoria (EPI), situaciones que complican la fertilidad. ¿Qué es la vaginosis bacteriana y cuáles son sus síntomas? La VB ocurre cuando bajan los lactobacilos y crecen bacterias anaerobias como Gardnerella vaginalis. Se detecta por flujo grisáceo, olor a pescado y a veces prurito (picazón o escozor). Diagnóstico y tratamiento Se hace con exploración física, cultivo o prueba de pH. El tratamiento habitual es metronidazol oral o en gel (500 mg cada 12 h por 7 días). Recuerda, no te automediques. Consulta a un especialista en reproducción asistida si buscas aumentar tus posibilidades de embarazo. Complicaciones en el embarazo La VB durante la gestación eleva el riesgo de aborto espontáneo, ruptura prematura de membranas, parto pretérmino y corioamnionitis. También puede desencadenar endometritis posparto con riesgo de sepsis. Un diagnóstico y tratamiento a tiempo protegen tu salud y la de tu bebé. Recuperar la fertilidad tras una infección Si hay daño tubárico o adherencias, es fundamental evaluar las trompas. A veces la laparoscopia mejora su permeabilidad; en otros casos, la ligadura de trompas obliga a considerar métodos de reproducción asistida como la FIV. Fertilización In Vitro: la opción más efectiva La FIV esquiva obstrucciones tubáricas y compensa alteraciones uterinas. En Instituto Ingenes, superamos el 60% de éxito en mujeres menores de 35 años, con protocolos personalizados y apoyo integral. Prevención y cuidados diarios Usa jabones suaves y evita productos agresivos. Prefiere ropa interior de algodón y cámbiala a diario. No practiques duchas vaginales. Acude regularmente al ginecólogo. Preguntas frecuentes 1. ¿Puedo tener relaciones sexuales durante el tratamiento? Depende del fármaco y la gravedad. Con metronidazol oral, se recomienda abstenerse durante el tratamiento y 48 horas después para evitar molestias y reinfección. Usa preservativo y sigue las indicaciones de tu médico. 2. ¿Cuándo optar por Fecundación In Vitro? Tras 12 meses buscando embarazo sin éxito, o si tienes obstrucción tubárica, endometriosis moderada-severa o factor masculino severo, la FIV es suficiente. Un estudio integral (seminograma, histerosalpingografía y perfil hormonal) guiará tu plan. 3. ¿Diferencia entre vaginitis y vaginosis bacteriana? La vaginitis provoca inflamación, enrojecimiento y puede deberse a hongos o protozoos. La VB es una disbiosis sin inflamación intensa, con flujo homogéneo y mal olor. El tratamiento varía: candidiasis con clotrimazol o fluconazol; VB con metronidazol o clindamicina. 4. ¿Se puede hacer una reversión de la ligadura de trompas? La ligadura es permanente, pero en algunos casos la microcirugía permite revertirla. La tasa de éxito es baja y depende de la edad y tipo de ligadura. La FIV suele ser la opción más segura. Fuentes consultadas Centers for Disease Control and Prevention. (2023). Vaginosis bacteriana – hoja informativa del CDC. https://www.cdc.gov/std/bv/stdfact-bacterial-vaginosis.htm Organización Mundial de la Salud. (2022). Hoja informativa sobre la vaginosis bacteriana. https://www.who.int/es/news-room/fact-sheets/detail/bacterial-vaginosis MedlinePlus. (2024). Infecciones vaginales. https://medlineplus.gov/ency/article/001493.htm Gallo, M. F., Macaluso, M., & Warner, L. (2019). Epidemiología de la vaginosis bacteriana en Estados Unidos. Journal of Infectious Diseases, 220(7), 1144–1151. https://doi.org/10.1093/infdis/jiz028 Cada cuerpo es único, así que si tienes dudas o quieres mejorar tus probabilidades de embarazo, busca el acompañamiento de un especialista en fecundación asistida. ¡Estamos contigo en cada paso!

Hoy en día, en la población Mexicana se han incrementado los índices de infertilidad y se estima que un 20% de los Mexicanos sufren de problemas de esterilidad, haciéndolo un factor que merece atención especializada con el fin de mejorar esta recurrente problemática que nos afecta a todos. Resulta de suma importancia la existencia de laboratorios de investigación y desarrollo para el mejoramiento de esta industria. Con ello se brindará un valor agregado a centros de fertilidad y así dará la oportunidad de recopilar más información para enfrentar y resolver esta problemática actual cuya finalidad es ofrecerle un mejor servicio y resultados a los pacientes. Será de gran trascendencia para el desarrollo y progreso exitoso de un instituto, los resultados obtenidos en el área de investigación, son una herramienta fundamental que ayudan a reafirmar los conocimientos adquiridos y generar nuevos conceptos informativos que permiten el avance por medio de la generación de investigación de punta. Actualmente, el Instituto Ingenes cuenta con laboratorios altamente especializados y vanguardistas dedicados a desarrollar nuevas técnicas enfocadas a favorecer los resultados obtenidos en el ámbito de reproducción, con el objetivo de incrementar las tasas de embarazo y satisfacer el sueño de muchas familias que es tener un bebé en casa. En Ingenes, el factor trabajo se incorpora en el proceso de aprendizaje mediante la inclusión de la innovación tecnológica basándonos en la observación empírica con el fin de avanzar en la temática de mejorar los índices de fertilidad. Hemos decidido unir fuerzas y poner a nuestro alcance la mayor parte de metodologías internacionales con el fin de dar resultados positivos. Contamos con un gran equipo de investigadores comprometidos en la búsqueda de soluciones así como la facilitación y aplicación del conocimiento adquirido. Es fundamental brindar una atención exclusiva y particular a cada uno de los casos, ya que consideramos que todos son únicos. Actualmente, están en pie diversos proyectos tanto de diagnóstico como de investigación para así avanzar en la metodología. ¿Qué avances recientes en investigación sobre infertilidad pueden ayudar a mejorar las tasas de embarazo? Uno de los proyectos más prometedores es el Diagnóstico Genético Preimplantatorio (PGD). Este procedimiento consiste en el análisis de embriones sometidos previamente a FIV para identificar anomalías genéticas o cromosómicas antes de ser implantados. Mediante microarreglos CGH, se remueve 1 célula del embrión y se amplifica su ADN para detectar variantes específicas. Esta técnica ha demostrado incrementar la probabilidad de embarazo al evitar transferir embriones con riesgo de enfermedades hereditarias. ¿Cómo funciona la técnica de receptividad endometrial y por qué es importante? La prueba de receptividad endometrial evalúa si el útero está listo para la implantación. Se toma una muestra superficial de endometrio, se extrae RNA y se analiza mediante qRT-PCR. Este método no invasivo ofrece una visión molecular de la ventana de implantación, optimizando la sincronía embrión-útero y aumentando las posibilidades de éxito en FIV. ¿Cómo influyen los laboratorios de investigación en el tratamiento de la infertilidad? Los laboratorios especializados integran técnicas de punta y metodologías internacionales para identificar causas profundas de infertilidad. Por ejemplo, en el análisis de calidad ovular, se están desarrollando marcadores moleculares que superan la evaluación morfológica tradicional. Estas innovaciones buscan caracterizar la integridad y viabilidad de los óvulos, abriendo nuevas rutas para mejorar protocolos de estimulación ovárica y seleccionar los mejores gametos. ¿Qué otros proyectos de investigación está llevando Ingenes? Además del PGD y la receptividad endometrial, Ingenes trabaja en el Análisis Genómico Comparativo para células fetales y en técnicas de diagnóstico de sexo fetal para prevenir enfermedades ligadas al cromosoma X o Y. Estos estudios amplían nuestro conocimiento y aportan estrategias preventivas en reproducción asistida. ¿Dónde encontrar más información sobre diagnósticos precisos y colaboraciones en investigación en fertilidad? Para profundizar en Claves para un Diagnóstico Preciso en la Búsqueda de la Fertilidad, revisa nuestras recomendaciones sobre protocolos avanzados de imagen y biomarcadores. También puedes conocer la alianza con Conacyt en Conacyt e investigación sobre fertilidad en Ingenes, donde detallamos proyectos cofinanciados y resultados preliminares de ensayos clínicos. Fuentes Consultadas American Society for Reproductive Medicine. (2022). “Preimplantation Genetic Testing.” Fertility and Sterility, 117(6), 1081–1093. doi:10.1016/j.fertnstert.2022.02.022 MedlinePlus. (2023). “Endometrial Receptivity Testing.” Recuperado de https://medlineplus.gov/endometrial-receptivity-testing.html National Institutes of Health. (2021). “Oocyte Quality and Embryo Development.” Reproductive Sciences, 28(4), 1078–1086. doi:10.1007/s43032-021-00586-4 World Health Organization. (2020). “Infertility Definitions and Epidemiology.” WHO Reproductive Health Library. doi:10.1093/acrefore/9780190264086.013.179